Walka z uszkodzeniami termicznymi

Urazy termiczne dzielą się na dwa oczywiste typy: oparzenia i odmrożenia. Jeśli każdy w taki czy inny sposób doświadczył odmrożeń i hipotermii o różnym nasileniu, to poważne oparzenie w naszym życiu nie jest tak częstym gościem.
W okresie Wielkiej Wojny Ojczyźnianej oparzenia stanowiły 1-2% strat sanitarnych. Podczas wyścigu zbrojeń, pojawienie się broni jądrowej i zapalającej broń, prawdopodobieństwo takich strat wzrosło wielokrotnie. Oparzenia napalmem lotniczym w czasie wojny koreańskiej stanowiły 25%, aw Wietnamie 45% liczby strat sanitarnych. W czasie konfliktów zbrojnych na Kaukazie Północnym częstotliwość poparzeń sięgała 5%. Jednocześnie częstotliwość obrażeń od zimna podczas działań bojowych w zimie może sięgać 5–35%.
Klasyfikacja
Systematyczne badanie zmian termicznych w naszym kraju rozpoczęło się w latach 1930. XX wieku w Instytucie Chirurgii Doświadczalnej w Moskwie (A.V. Vishnevsky) oraz w Leningradzkim Instytucie Medycyny Ratunkowej (I.I. Dzhanelidze). Uraz z zimna badano w Wojskowej Akademii Medycznej (S. S. Girgolav). W 1960 w Akademii Medycznej Marynarki Wojennej. S. M. Kirow otwarto pierwszy oddział urazów termicznych, kierowany przez T. Ya Arieva. Nowoczesne zasady leczenia urazów termicznych, biorąc pod uwagę doświadczenia lokalnych wojen, opracowali V. A. Dolinin, B. S. Vikhriev.
Klasyfikacja oparzeń opiera się na głębokości uszkodzenia skóry i innych tkanek. Istnieją cztery stopnie:
1. Hyperemia (zaczerwienienie od przepełnienia naczyń krwionośnych) i obrzęk skóry.
2. Tworzenie się bąbelków.
3. Całkowita lub niecałkowita martwica całej grubości skóry.
4. Martwica skóry i tkanek znajdujących się pod powięzią głęboką (warstwa gęstej tkanki łącznej, która może otaczać poszczególne mięśnie lub ich grupy);
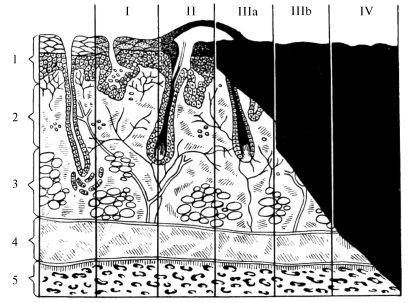
Klasyfikacja oparzeń według stopnia w zależności od głębokości uszkodzenia tkanki; pionowo: 1 - naskórek, 2 - skóra właściwa, 3 - podskórna warstwa tłuszczu, 4 - mięśnie, 5 - kość; poziomo - cyfry rzymskie oznaczają stopień oparzenia, czarny - głębokość zmiany.
Jeśli wielu z nas spotkało się w życiu codziennym z oparzeniami pierwszego i drugiego stopnia i wie, że są one nieprzyjemne, ale goją się całkiem skutecznie, to zaczynając od oparzeń trzeciego stopnia, organizm zaczyna mieć trudności.
Przy ciężkim oparzeniu trzeciego stopnia dochodzi do całkowitej śmierci skóry, gruczołów potowych i łojowych, mieszków włosowych, a także uszkodzenia tkanki podskórnej. Taka rana goi się sama bardzo długo i tylko wtedy, gdy jest niewielka. Oparzenia czwartego stopnia nie goją się same. Przywrócenie skórze z takimi zmianami jest możliwe tylko chirurgicznie w specjalistycznych szpitalach.
Oprócz stopnia wypalenia duże znaczenie ma jego łączna powierzchnia. Istnieje wiele metod i schematów określania obszaru powierzchni oparzenia, na przykład zasada dziewiątek i zasada dłoni.
„Zasada dziewiątek” polega na zrównaniu powierzchni poszczególnych części dorosłego ciała do wartości 9%. Tak więc głowa i szyja stanowią 9%, przednia i tylna powierzchnia ciała - 36% (18% na stronę), kończyny górne - 18% (9% na ramię), dolne - 36% (18% na nogę) .
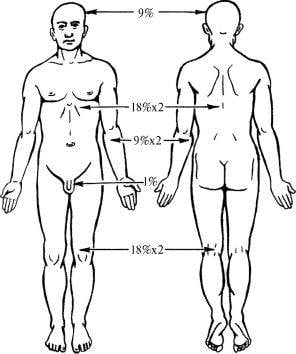
„Reguła dłoni” opiera się na stosunku powierzchni dłoni do całej powierzchni ciała, co daje 1-1,2%. Metoda ta służy do określenia obszaru niewielkich oparzeń lub wielu zmian chorobowych, w tym zlokalizowanych na różnych częściach ciała.
Przy powierzchownych oparzeniach 20-30% i głębokich oparzeniach ponad 10% powierzchni ciała rozwija się choroba oparzeń. Jest to zestaw procesów patologicznych, wśród których wiodącą rolę odgrywa endotoksykoza (zatrucie produktami upośledzonego metabolizmu). Różnorodne zmiany patologiczne w narządach wewnętrznych i zaburzenia układu są problemami wtórnymi.
Istnieją cztery okresy choroby oparzeniowej:
1. Szok poparzenia. Objawia się hipowolemią (nienormalnie niskim poziomem płynu wewnątrzkomórkowego w organizmie), zaburzeniami mikrokrążenia, hemodynamiki, równowagi wodno-elektrolitowej i kwasowo-zasadowej, czynnością nerek, przewodu pokarmowego oraz zaburzeniami sfery psycho-emocjonalnej.
2. Ostra toksemia oparzeniowa. Zatrucie organizmu toksynami bakteryjnymi, produktami rozpadu białek, a także substancjami strefy paranekratycznej. Ponadto charakterystyczne są zaburzenia neuropsychiatryczne: pobudzenie psychoruchowe, majaczenie, bezsenność lub odwrotnie, senność, a także wysoka gorączka, zaburzenia dyspeptyczne.
3. Septikotoksemia. Zakaźne powikłanie związane z odrzuceniem parcha.
4. Odzyskiwanie.
Oprócz uszkodzeń skóry występują również uszkodzenia cieplno-inhalacyjne, które powstają podczas pożarów w pomieszczeniach zamkniętych, sprzęcie wojskowym oraz w ośrodkach stosowania bojowych mieszanek przeciwpożarowych. Kilka godzin po oparzeniu narządów oddechowych może wystąpić wyraźny obrzęk błony śluzowej jamy ustnej i przestrzeni podgłośniowej z rozwojem zamartwicy stenotycznej.
Występują oparzenia górnych dróg oddechowych, rozprzestrzeniające się od błony śluzowej warg i przednich przewodów nosowych do krtani oraz uszkodzenia termochemiczne dróg oddechowych przez produkty spalania (najczęściej związki węgla i azotu), rozciągające się na całe drogi oddechowe . Obie formy uszkodzenia, w zależności od okoliczności urazu, mogą występować oddzielnie, ale częściej są łączone. Cechą uszkodzeń termicznych dróg oddechowych jest toksyczne działanie cząstek sadzy, które osadzają się na błonie śluzowej tchawicy i oskrzeli i powodują stan zapalny, a nawet martwicę komórek nabłonka.
Wstrząs oparzenia jest szczególnie trudny dla ofiar napalmu. W drugim i trzecim okresie choroby oparzeniowej dochodzi do silnego zatrucia, wyniszczenia oparzeniowego. Odrzucanie martwiczych tkanek jest powolne, procesy zakaźne w ranie oparzeniowej są trudne, szybko rośnie wtórna niedokrwistość, a funkcja gruczołów dokrewnych jest zaburzona. Po wygojeniu oparzeń napalmem pozostają szpecące blizny keloidowe.
Pierwsza pomoc
Przede wszystkim konieczne jest usunięcie ofiary z epidemii. Następnie należy usunąć tlące się i przypalone ubrania, ale w żadnym wypadku nie należy odrywać fragmentów odzieży, które przykleiły się do spalonej powierzchni. Jeśli to możliwe, dozwolone jest ich cięcie.
W przypadku drobnych oparzeń stosuje się bandaż PPI lub specjalny środek, na przykład zaleca się stosowanie aktywnie używanego bandaża przeciw oparzeniom Apollo. Nie, to nie jest reklama, po prostu to narzędzie jest teraz preferowane i nie widzę sensu wskazywać czegoś innego. Taki bandaż służy do oparzeń o 2-3 stopnie i ma korzystny wpływ na rozwój choroby oparzeniowej. Opatrunek wykonany jest z tkaniny tekstylnej pokrytej hydrożelem zawierającym środek znieczulający i antyseptyczny. Bandaż został opracowany wspólnie z Rosyjskim Instytutem Chirurgii. A. W. Wiszniewski.

W przypadku rozległych oparzeń jako bandaż można użyć suchej, czystej szmatki, która nie zawiera maści ani tłuszczów. W przypadku oparzeń kończyn, którym towarzyszą złamania kości, konieczne jest unieruchomienie transportowe.
Główną uwagę na etapie udzielania pierwszej pomocy przywiązuje się do zapobiegania i eliminowania stanów zagrożenia życia. Zgodnie ze wskazaniami podaje się środki przeciwbólowe, oddechowe i kardiologiczne, wdychany jest tlen. Gaszenie pragnienia, kompensowanie strat płynów i elektrolitów odbywa się poprzez picie roztworu soli alkalicznej (1 łyżeczka soli kuchennej i 1/2 łyżeczki sody oczyszczonej na 1 litr wody).
Specjalistyczna opieka medyczna nad oparzeniami podczas wojny na dużą skalę jest świadczona w specjalistycznych szpitalach oparzeń (VPOzhG), oddziałach oparzeń multidyscyplinarnych (VPMG) lub ogólnych szpitalach chirurgicznych (VPKhG) baz szpitalnych, w szpitalach dla lekko rannych (VPGLR).
Leczenie rehabilitacyjne i rehabilitacja medyczna ciężko oparzonych pacjentów prowadzona jest w tylnym szpitalu opieki zdrowotnej.
odkrycia
Jeśli zwracasz uwagę na skład apteczek, które są samodzielnie uzupełniane przez wolontariuszy i mobilizowane, to w większości przypadków istnieją środki przeciw oparzeniom. Wynika to nie tyle z faktu, że wszystko jest gromadzone zgodnie z plusem lub minusem jednej listy, ale z banalnej logiki.
Ryzyko poparzenia jest bezpośrednio związane ze specjalizacją wojskową myśliwca. Na przykład dla załóg pojazdów opancerzonych przyjęto specjalny zestaw ochronny „Wojownik-3K”, który składa się z kamizelki kuloodpornej, hełmu pancernego i kombinezonu chroniącego przed otwartym ogniem przez co najmniej 15 sekund. Zakłada się, że 15 sekund powinno wystarczyć na opuszczenie płonącego sprzętu. Z opisu zestawu nie wynika jednak, czy zawiera on indywidualną apteczkę, która uwzględniałaby specyfikę pracy w pojazdach opancerzonych (przynajmniej środek przeciwoparzeniowy i ustno-gardłowy kanał powietrzny).
Przypuszczam, że w najlepszym razie bojownicy są wyposażeni w standardową indywidualną apteczkę, która niewiele pomoże przy poparzeniach, ale dla technologii istnieje osobny, którego nie wolno zapomnieć o zdobyciu wraz z bronią i amunicją przy wyjściu. Cały ten schemat, jak mi się wydaje, nie uwzględnia faktu, że myśliwiec opuszcza samochód nie podczas ćwiczeń, ale najprawdopodobniej pod ostrzałem i narażenie na obrażenia od wybuchu kopalni.
W rezultacie niektóre załogi, podobnie jak wielu specjalistów z innych VUS, zmuszone są dbać o siebie, kupując oparzenia za ciężko zarobione pieniądze, co wskazuje na pewne zaniedbanie w ich świadczeniu i stwarza poczucie ignorowania specyfiki pracy .
informacja